Der Begriff „erbliche Netzhauterkrankung“ fasst verschiedene seltene Augenerkrankungen zusammen, die eines gemeinsam haben: Sie basieren auf einem erblich bedingten Gendefekt, der die Funktion der Netzhaut einschränkt.

Adobe Stock-271142195-fizkes
Erbliche Netzhauterkrankungen werden auch als erbliche Netzhautdegeneration oder hereditäre Netzhautdystrophien bezeichnet. Die medizinische Fachbezeichnung für erbliche Netzhauterkrankungen ist hereditäre retinale Dystrophien (HRD). Die Begriffe Degeneration und Dystrophie beschreiben das Verkümmern und Absterben der Netzhautzellen (Retina).Der medizinische Begriff hereditär bedeutet erblich. Unter diese Sammelbezeichnungen fällt eine Vielzahl seltener Augenerkrankungen, deren Ursache in einer Veränderung des genetischen Bauplans der Netzhautzellen liegt.1,2 Erbliche Netzhauterkrankungen zeigen in Auftreten und Verlauf zwar deutliche Unterschiede, weisen aber in ihrer Entstehung eine Reihe von Gemeinsamkeiten auf.
In der Regel unterscheidet man zwischen Netzhauterkrankungen, welche die gesamte Netzhaut betreffen, und Netzhauterkrankungen, die sich auf bestimmte Netzhautregionen begrenzen. Erkrankungen, die die gesamte Netzhaut betreffen, lassen sich wiederum in zwei Gruppen abgrenzen: Formen, die in der äußeren Netzhaut beginnen und zur Mitte fortschreiten (z. B. Retinitis pigmentosa), und Formen, die im Zentrum beginnen und nach außen fortschreiten (z. B. Zapfen-Stäbchen-Dystrophie). Netzhauterkrankungen, die regional begrenzt sind, betreffen fast immer die zentrale Netzhaut. Sie werden unter dem Begriff Makuladystrophien zusammengefasst.3
Kennzeichnend für alle Krankheitsbilder ist eine beidseitige, meist fortschreitende Zerstörung der Netzhaut. Die Netzhaut enthält als lichtempfindliche Schicht des Auges Millionen Sinneszellen, die Lichtsignale aus der Umwelt verarbeiten. Diese Funktion ist bei erblichen Netzhauterkrankungen gestört.4
Die genetischen Veränderungen liegen meist bereits bei einem oder beiden Elternteilen vor und werden an das Kind weitervererbt. Je nach Erkrankung treten die Symptome schon im Kindesalter auf, mitunter aber auch erst im frühen Erwachsenenalter, was eine Diagnose als Erbkrankheit erschwert. Bisher gibt es für die Betroffenen keine Heilung.1,5
Die Funktion der Netzhaut und welche Auswirkungen ein Gendefekt haben kann
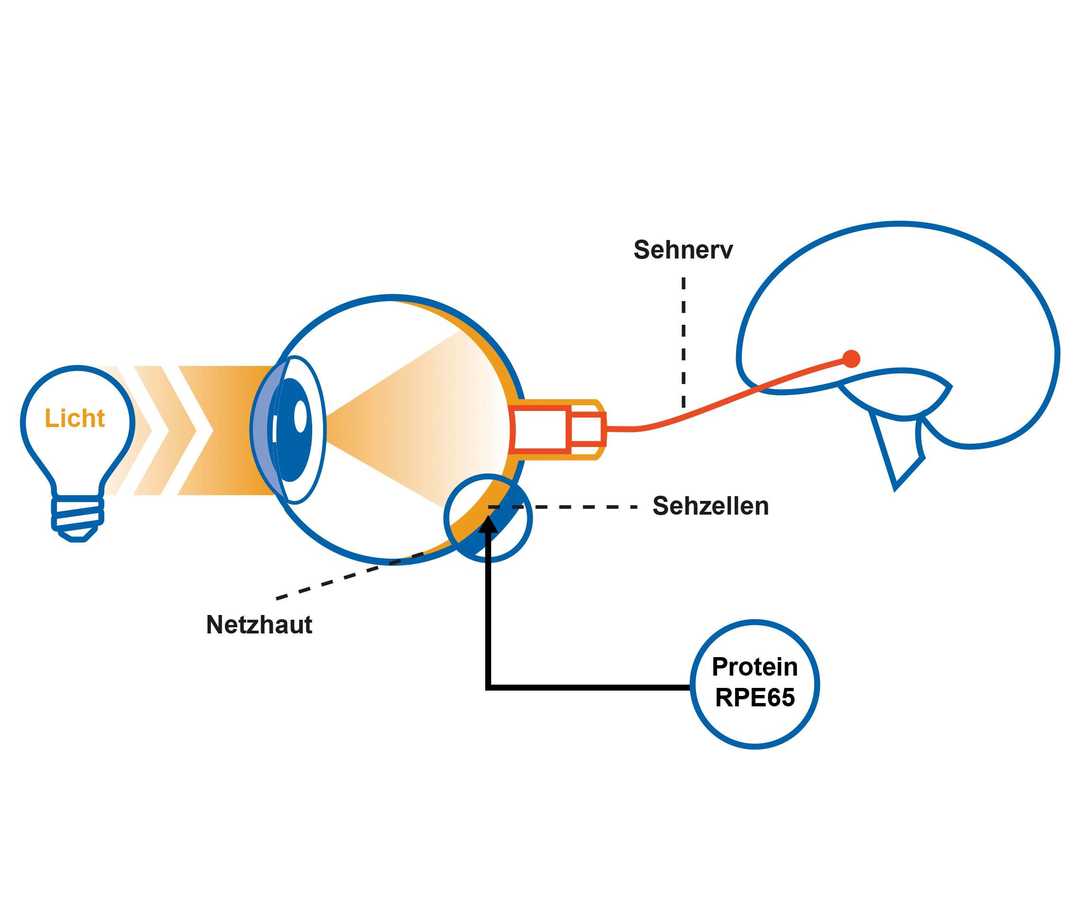
Bei dem Vorgang, den wir als Sehen wahrnehmen, finden verschiedenste spannende Prozesse statt: Lichtempfindliche Zellen in der Netzhaut (Retina) wandeln Lichtreize in elektrochemische Impulse um. Diese Impulse werden über den Sehnerv an das Gehirn weitergeleitet – in unserem Gehirn entsteht ein Bild unserer Umwelt.

iStock-1182611177–skynesher
Novartis
Dieser Prozess wird auch Sehzyklus genannt. Damit die ständige Umwandlung von Lichtreiz in Impuls reibungslos funktioniert, müssen sich die Sehzellen ständig regenerieren. Dafür ist zum Beispiel das Protein RPE65 wichtig: Es ist als Enzym an der Wiederherstellung des Sehpigments Rhodopsin beteiligt. Sehpigmente sind wichtig für die Umwandlung von Lichtreizen in Nervenimpulse. Die Bauanleitung für das Protein RPE65 ist im RPE65-Gen enthalten – liegt hier ein Gendefekt vor, kann das Protein nicht hergestellt werden. Der Sehzyklus – und somit auch die Funktion der Netzhaut – ist dann gestört.
Mehr Informationen zu den Ursachen einer erblichen Netzhauterkrankung, zur Vererbung und zum RPE65-Gen finden Sie in unserem Artikel hier.
Seltene Augenerkrankungen: So häufig tritt eine erbliche Netzhauterkrankung auf
- Erbliche Netzhauterkrankungen zählen zu den sogenannten Seltenen Erkrankungen, da weniger als fünf von 10.000 Personen betroffen sind.
- Allein in Deutschland leiden jedoch etwa 75.000 Menschen an einer erblich bedingten Netzhauterkrankung.6
- Zu den häufigsten Erkrankungen dieser Kategorie zählen Retinitis pigmentosa, Lebersche kongenitale Amaurose und Morbus Stargardt.5
- Bei ca. 7 Prozent der Menschen, die jedes Jahr in Deutschland neu erblinden, ist die Ursache eine erbliche Netzhauterkrankung.7
Lernt Lukas kennen – Erbliche Netzhauterkrankung kindgerecht erklärt
Lernt Lukas kennen! Er steht für alle, die sich fragen, warum sie zum Beispiel nachts nicht gut sehen können. Auslöser für diese Nachtblindheit und andere Symptome könnte eine erbliche Netzhauterkrankung sein. Mithilfe seiner Eltern und den Ärzten geht Lukas dieser Erkrankung auf den Grund.
Dieses Video ist in Zusammenarbeit mit betroffenen Familien entstanden, die sich ebenfalls auf den Weg zu ihrer Diagnose gemacht hatten. Ihre Erfahrungen sind in das Video eingeflossen.
Und so geht es weiter

iStock-482566108–guasor
Die Symptome
Bei Kindern sind die Anzeichen einer erblichen Netzhauterkrankung vielfältig und nicht leicht zuzuordnen.
Google Maps
Die Expertensuche
Hier finden Sie Experten, die auf die Diagnose von erblichen Netzhauterkrankungen spezialisiert sind.

Novartis
Der Arztbesuch
Mit dieser Checkliste haben Sie Ihre Termine und Fragen an den Augenarzt und Humangenetiker stets im Blick.
Quellen:
- Russell S, et al. Efficacy and safety of voretigene neparvovec (AAV2-hRPE65v2) in patients with RPE65-mediated inherited retinal dystrophy: a randomised, controlled, open-label, phase 3 trial. Lancet. 2017 Aug 26;390(10097):849-860. doi: 10.1016/S0140-6736(17)31868-8 (zuletzt aufgerufen am 14.08.2025).
- Kellner U, et al. Hereditäre Netzhautdystrophien. Augenheilkunde up2date 2012; 2(1): 51-74. doi: 10.1055/s-0031-1280460 (zuletzt aufgerufen am 14.08.2025).
- RetinaScience. Vererbbare Netzhautdystrophien. http://retinascience.de/index.php?nav=info&site=erkrankung&ID=7 (zuletzt aufgerufen am 14.08.2025).
- Ärztliches Zentrum für Qualität in der Medizin. Was sind erbliche Netzhauterkrankungen? https://www.orpha.net/pdfs/data/patho/Pub/Ext/de/VitreoretinaleKrankheit_PUB_DE_de_ORPHA98657.pdf (zuletzt aufgerufen am 14.08.2025).
- Ameri H. Prospect of retinal gene therapy following commercialization of voretigene neparvovec-rzyl for retinal dystrophy mediated by RPE65 mutation. J Curr Ophthalmol. 2018 Feb 16;30(1):1–2. doi: 10.1016/j.joco.2018.01.006 (zuletzt aufgerufen am 14.08.2025).
- Hanany M, Rivolta C, Sharon D. Worldwide carrier frequency and genetic prevalence of autosomal recessive inherited retinal diseases. Proc Natl Acad Sci U S A. 2020 Feb 4;117(5):2710-2716. doi: 10.1073/pnas.1913179117 (zuletzt aufgerufen am 14.08.2025).
- Finger RP, et al. Blindheit und Sehbehinderung in Deutschland. Dtsch Arztebl Int 2012; 109(27-28): 484-9. doi: 10.3238/arztebl.2012.0484 (zuletzt aufgerufen am 14.08.2025).